
L’encéphalopathie hépatique touche plus fréquemment les jeunes chats que les chats âgés.AC Manley / Shutterstock.com
L’encéphalopathie hépatique désigne un ensemble de troubles neurologiques qui apparaissent lorsque le foie n’est plus en mesure de filtrer correctement certaines toxines présentes dans le sang. Cette affection est heureusement rare chez le chat. Toutefois, si votre compagnon vient d’être diagnostiqué, il est normal de vous interroger sur la gravité de la maladie et sur les options de traitement possibles.
Dans cet article, vous découvrirez les principales causes de l’encéphalopathie hépatique chez le chat, les signes qui permettent de la reconnaître et les différentes approches thérapeutiques permettant de la prendre en charge.
Qu’est-ce que l’encéphalopathie hépatique ?
Le terme « hépatique » fait référence au foie, tandis que « encéphalopathie » désigne une atteinte du cerveau. Ensemble, ils décrivent un ensemble de symptômes neurologiques qui apparaissent lorsque des toxines s’accumulent dans le cerveau. Cela se produit lorsque le foie, dont le rôle est d’éliminer les substances toxiques du sang, ne fonctionne pas correctement ou lorsque ces toxines contournent le foie.
Vous vous demandez peut-être d’où proviennent ces toxines. Elles peuvent résulter d’un dysfonctionnement des processus normaux de l’organisme. Par exemple, l’ammoniac est un composé hautement toxique qui se forme lors de la dégradation des protéines dans le tube digestif. En temps normal, l’ammoniac produit pendant la digestion est rapidement acheminé vers le foie, où il est transformé en une substance inoffensive.
En revanche, si le foie ne fonctionne pas correctement, ou si l’ammoniac échappe à son traitement, il peut s’accumuler dans l’organisme à des niveaux toxiques et endommager le cerveau.
L’encéphalopathie hépatique n’est pas une affection propre aux chats. Elle peut également toucher les chiens, les humains et d’autres animaux. Chez le chat, la maladie peut être légère ou, au contraire, évoluer vers une forme sévère, parfois mortelle. Heureusement, l’encéphalopathie hépatique reste rare chez cette espèce.
Causes de l’encéphalopathie hépatique chez le chat
Plusieurs facteurs peuvent être à l’origine de l’encéphalopathie hépatique chez le chat.
Shunts portosystémiques
Un shunt portosystémique (PSS), également appelé shunt hépatique, est une anomalie vasculaire qui permet au sang de contourner le foie au lieu de le traverser. Le sang n’est alors pas correctement détoxifié. Il s’agit de la cause la plus fréquente d’encéphalopathie hépatique chez l’ensemble des animaux, y compris le chat.
Un shunt portosystémique congénital est présent dès la naissance. Un chat peut également développer un ou plusieurs shunts secondaires à une maladie hépatique chronique ou à d’autres affections : on parle alors de shunt portosystémique acquis.
Les shunts congénitaux sont nettement plus fréquents chez le chat, et les premiers signes apparaissent généralement chez les animaux jeunes. Certaines races semblent davantage prédisposées, notamment les siamois, les himalayens, les birmans (Sacré de Birmanie) et les persans.
Lipidose hépatique
Également appelée stéatose hépatique, la lipidose hépatique est la deuxième cause la plus fréquente d’encéphalopathie hépatique chez le chat. Elle survient lorsqu’un chat, en particulier s’il est en surpoids ou obèse, cesse brusquement de s’alimenter. En moins de 24 heures, les réserves de graisse de l’organisme sont mobilisées et s’accumulent dans le foie. Dépassé par cet afflux, le foie ne parvient plus à fonctionner normalement.
Insuffisance hépatique aiguë
L’insuffisance hépatique aiguë est plus rare. Elle est le plus souvent liée à l’ingestion de substances toxiques (comme le paracétamol, également connu sous le nom de Tylenol), à une infection ou une inflammation sévère, ou encore à un traumatisme.
Maladie inflammatoire chronique du foie
L’encéphalopathie hépatique peut également apparaître, bien que rarement, comme complication d’une maladie chronique relativement fréquente du foie et des voies biliaires chez le chat : le syndrome de cholangite/cholangiohépatite (CCHS). Les causes de ce syndrome sont multiples et incluent notamment les infections, les maladies inflammatoires chroniques — en particulier lorsqu’elles sont associées à une pancréatite chronique et/ou à une maladie inflammatoire chronique de l’intestin — ainsi que certains cancers. Le risque de développer une encéphalopathie hépatique dépend de la gravité de l’atteinte et de la perte progressive de la fonction hépatique.
Classification de l’encéphalopathie hépatique chez le chat
L’ictère, également appelé jaunisse, se manifeste par un jaunissement de la peau et constitue un signe de maladie du foie, notamment de l’encéphalopathie hépatique chez le chat.Todorean-Gabriel / Shutterstock.com
L’encéphalopathie hépatique peut être classée selon deux critères distincts. Le premier repose sur l’origine de la maladie :
- Type A : liée à une insuffisance hépatique aiguë.
- Type B : liée à la présence d’un shunt portosystémique, permettant au sang de contourner le foie.
- Type C : liée à une cirrhose (insuffisance hépatique chronique), associant un shunt acquis à une altération de la fonction hépatique.
La seconde classification repose sur la gravité des symptômes observés :
- Grade 1 (léger) : légère léthargie (baisse d’énergie) et signes discrets de désorientation ou de confusion.
- Grade 2 (modéré) : léthargie plus marquée, changements de comportement ou de personnalité, légère instabilité à la marche et comportements inappropriés, tels que des malpropretés ou une modification des interactions sociales (peur ou agressivité).
- Grade 3 (avancé) : aggravation des troubles de la marche avec tremblements (ataxie), confusion importante, salivation excessive, perte temporaire de la vision, marche en cercle, appui de la tête contre les murs, changements de personnalité marqués et somnolence accrue.
- Grade 4 (grave) : réactivité faible ou inexistante aux stimulations, apathie ou altération sévère de l’état mental, convulsions et coma. Les chats présentant ces signes encourent un risque élevé de décès imminent.
Le grade dépend le plus souvent de la maladie sous-jacente. Par exemple, les cas de grade 4, les plus graves, sont fréquemment associés à une insuffisance hépatique aiguë ou à un traumatisme.
La présence de shunts portosystémiques ou d’une maladie hépatique chronique est plus souvent liée aux trois premiers grades. En l’absence de diagnostic et de prise en charge précoces, la maladie peut toutefois évoluer vers des formes plus sévères.
Symptômes de l’encéphalopathie hépatique chez le chat
Pour que les symptômes de l’encéphalopathie hépatique deviennent visibles, environ 70 % de la fonction hépatique doit être altérée. À défaut, la présence d’un ou de plusieurs shunts portosystémiques est nécessaire pour que les signes cliniques apparaissent.
En plus des symptômes spécifiques à chaque grade, d’autres signes peuvent être observés chez les chats atteints d’une maladie hépatique avancée, notamment :
- Ictère ou jaunisse (jaunissement des yeux, de la peau et des gencives)
- Perte d’appétit
- Vomissements
- Diarrhée
- Perte de poids
Complications de l’encéphalopathie hépatique chez le chat
Lorsque l’encéphalopathie hépatique apparaît de façon aiguë ou reste non diagnostiquée pendant une période prolongée, les complications peuvent être sévères et mettre la vie du chat en danger.
Dans ces situations aiguës ou avancées, l’ammoniac et d’autres substances toxiques s’accumulent dans l’organisme au point de provoquer un gonflement dangereux du cerveau, appelé œdème cérébral. Cela se produit fréquemment chez les chats présentant des signes de coma ou des convulsions.
Diagnostic de l’encéphalopathie hépatique chez le chat
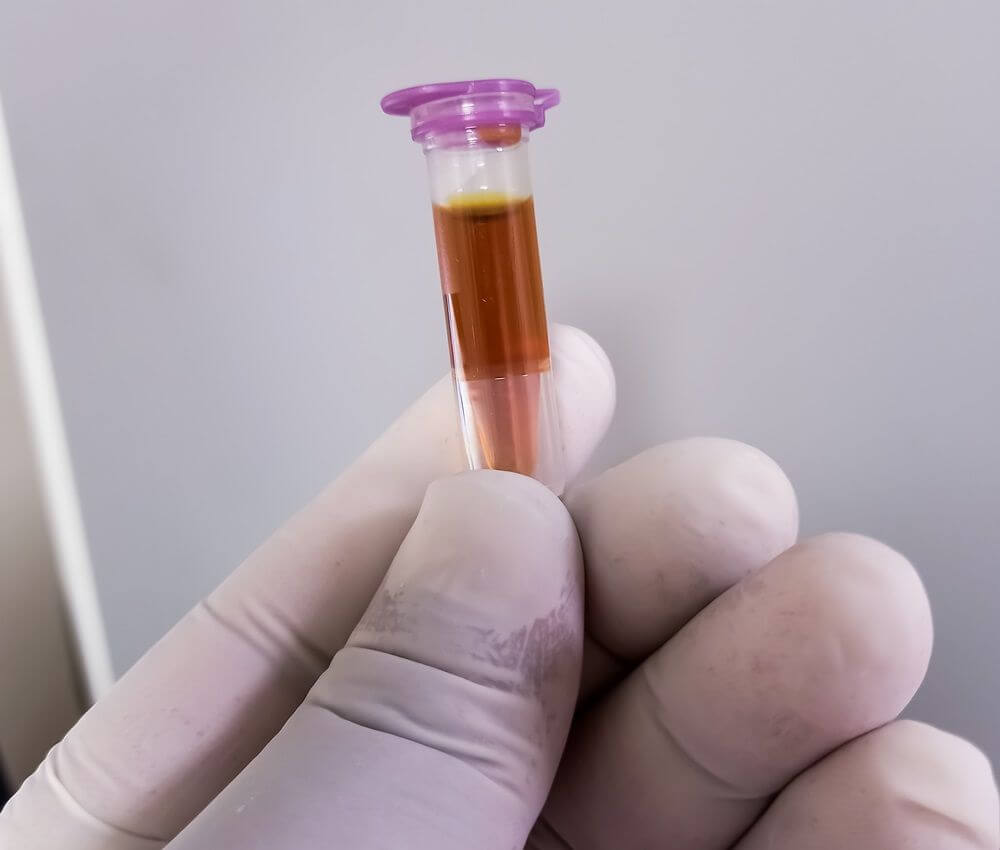
Chez un chat atteint d’encéphalopathie hépatique, le sérum sanguin peut présenter une coloration anormalement jaune ou brunâtre.Babul Hosen / Shutterstock.com
Avant de poser un diagnostic, le vétérinaire procédera à un examen clinique complet et recueillera l’historique médical de votre chat. Si vous signalez des symptômes évocateurs d’une encéphalopathie hépatique, il recherchera plus particulièrement des signes de troubles neurologiques ou d’insuffisance hépatique.
Les chats peuvent être de véritables énigmes en matière de santé, d’autant plus qu’ils ne peuvent pas nous dire ce qu’ils ressentent. De plus, certains symptômes étant communs à plusieurs affections, le vétérinaire pourra recommander des examens complémentaires afin de confirmer le diagnostic et d’en identifier la cause précise.
Analyse de sang
Votre vétérinaire peut prescrire des analyses sanguines afin d’évaluer plusieurs paramètres, notamment :
- L’alanine aminotransférase (ALT), une enzyme hépatique majeure
- La phosphatase alcaline
- La bilirubine, un pigment jaune dont l’élévation entraîne des signes de jaunisse
- La glycémie
Test des acides biliaires
Il s’agit d’une analyse sanguine qui évalue spécifiquement la capacité du foie à traiter l’ammoniac. C’est le test de référence pour le dépistage d’un shunt portosystémique.
Tests de coagulation sanguine
Le foie joue également un rôle essentiel dans la production de certains facteurs nécessaires à une coagulation normale du sang. Ces tests peuvent être recommandés pour appuyer un diagnostic d’insuffisance hépatique ou lorsqu’il existe un risque de saignement.
Analyse d’urine
Une bandelette urinaire permet de détecter la présence de bilirubine dans l’urine. La bilirubinurie indique que ce pigment s’est accumulé dans la circulation sanguine à la suite d’un dysfonctionnement hépatique ou d’un problème d’écoulement de la bile.
Échographie
L’échographie est l’examen de choix pour rechercher la présence de shunts portosystémiques. Ces vaisseaux anormaux peuvent se présenter sous différentes formes et à divers emplacements. L’échographie permet de visualiser directement les vaisseaux sanguins et les zones où le flux sanguin est détourné. Elle est également très utile pour examiner le tissu hépatique et prélever des échantillons de cellules ou de tissus à des fins diagnostiques.
Scanner et IRM
La tomodensitométrie (scanner ou TDM) et l’imagerie par résonance magnétique (IRM) sont des techniques d’imagerie avancées utilisées pour détecter les shunts portosystémiques, notamment lorsque ceux-ci ne sont pas clairement visibles à l’échographie. Elles peuvent aussi servir à rechercher d’autres causes de troubles neurologiques au niveau du cerveau et de la moelle épinière.
Radiographie
Les radiographies ont une utilité limitée pour diagnostiquer une affection hépatique précise, mais elles peuvent aider à mettre en évidence une taille anormale du foie, la présence d’une tumeur volumineuse, ou à écarter d’autres causes possibles des symptômes observés chez le chat.
Traitements de l’encéphalopathie hépatique chez le chat

Aider un chat en surpoids à perdre du poids peut réduire le risque de lipidose hépatique (maladie du foie gras), l’une des causes possibles de l’encéphalopathie hépatique chez le chat. Andriy Blokhin / Shutterstock.com
Le traitement de l’encéphalopathie hépatique chez le chat dépend à la fois de sa cause et de sa gravité.
Quelle qu’en soit l’origine, une forme très sévère de grade 4 nécessite une prise en charge immédiate dans un hôpital vétérinaire disposant d’un service d’urgences avancées. Un traitement d’urgence doit alors être mis en place afin de réduire rapidement l’accumulation de liquide autour du cerveau et de stabiliser les chats présentant des convulsions actives.
Les formes plus légères d’encéphalopathie hépatique peuvent généralement être prises en charge par un traitement médical. Les options suivantes visent principalement à diminuer la quantité d’ammoniac circulant dans l’organisme :
- Lactulose : également utilisé comme laxatif, le lactulose est ici employé pour sa capacité à capter l’ammoniac présent dans le sang et à le diriger vers le côlon, où il pourra être éliminé.
- Alimentation pauvre en protéines : les aliments vétérinaires sur ordonnance, tels que Hill’s l/d ou Royal Canin Renal Support, contiennent des niveaux de protéines plus modérés et plus faciles à digérer. Il n’est toutefois pas recommandé de réduire les protéines de manière excessive, car les chats ont des besoins protéiques élevés. Une adaptation de l’apport en protéines n’est pas nécessaire dans tous les cas, mais elle peut contribuer à limiter la production d’ammoniac lors de la digestion.
- Antibiotiques : des doses réduites de métronidazole peuvent être utilisées pour diminuer la population de bactéries productrices d’ammoniac dans le tractus gastro-intestinal. Bien que l’usage prolongé d’antibiotiques ne soit pas idéal, cette approche peut s’avérer nécessaire si l’état du chat s’améliore nettement avec ce traitement.
- Suppléments hépatiques : selon la nature de la maladie hépatique sous-jacente, des compléments destinés à soutenir la fonction du foie, contenant par exemple de la S-adénosylméthionine (SAMe) ou du chardon-Marie (comme le Denamarin), peuvent être recommandés.
- Chirurgie : en présence d’un shunt portosystémique, une intervention chirurgicale peut être envisagée. Si le vaisseau anormal est clairement identifié, il peut être partiellement ou totalement fermé afin que le sang provenant du tube digestif ne contourne plus le foie. Cette option est souvent très efficace, en particulier lorsque le diagnostic est posé précocement.
Conseils pour prendre soin de son chat
Voici quelques points importants à garder à l’esprit concernant l’encéphalopathie hépatique chez le chat :
- Les jeunes chats présentent un risque plus élevé de shunts portosystémiques. Des signes de retard de croissance ou de troubles neurologiques progressifs chez un chaton ou un jeune chat doivent faire l’objet d’une consultation vétérinaire rapide.
- Les chats en surpoids sont plus à risque, mais tout chat peut développer une lipidose hépatique à la suite d’une perte soudaine d’appétit. Si votre chat cesse brusquement de s’alimenter, n’attendez pas plus de 24 heures avant de consulter un vétérinaire.
- Dans la majorité des cas, l’encéphalopathie hépatique résulte d’une évolution chronique.
- Des examens annuels et des bilans sanguins réguliers peuvent favoriser un diagnostic précoce.
- Ne donnez jamais de médicaments destinés aux humains à votre chat, car certains peuvent provoquer une toxicité hépatique sévère, notamment l’acétaminophène.
Prévention de l’encéphalopathie hépatique chez le chat
L’une des causes les plus facilement évitables de l’encéphalopathie hépatique est l’ingestion de substances toxiques ou un traumatisme. Consultez le site de l’ASPCA Animal Poison Control pour obtenir une liste complète des plantes, aliments et produits ménagers toxiques, y compris les médicaments pour humains, afin de les maintenir hors de portée de votre chat.
Les chats atteints de shunts portosystémiques naissent généralement avec cette anomalie. Une reconnaissance et un diagnostic précoces sont donc essentiels pour limiter les complications.
La maladie hépatique chronique est une cause rare d’encéphalopathie hépatique chez le chat, mais un dépistage précoce grâce à un suivi de santé une à deux fois par an reste très bénéfique. Lorsque les traitements de la maladie hépatique sous-jacente sont mis en place suffisamment tôt, le risque de développer une encéphalopathie hépatique diminue et les formes graves peuvent souvent être évitées.
-
Williams, K. Hepatic Encephalopathy. VCA Animal Hospitals.
-
Center, S.A. (2023, August 10). Hepatic encephalopathy in small animals. Merck Veterinary Manual.
-
Brister, J. Hepatic Encephalopathy in Dogs and Cats. Veterinary Partner.
-
Twedt, D.C. Hepatic Encephalopathy—Feline. Purina Vet Center.
-
Lidbury, J.A., Cook, A.K., & Steiner, J.M. (2016). Hepatic encephalopathy in dogs and cats. Journal of Veterinary Emergency and Critical Care, 26(4), 471–487.
-
Dacvim, A.C.K.D. (2020, April 27). Feline liver disease (Proceedings). DVM 360.
-
Choi, J., & Kim, J. (2023, May 1). Feline hyperammonemia associated with functional cobalamin deficiency: A case report. PubMed Central (PMC).
-
Konstantinidis, A.O., Patsikas, M.N., Papazoglou, L.G., & Adamama-Moraitou, K.K. (2023). Congenital portosystemic shunts in dogs and cats: Classification, pathophysiology, clinical presentation and diagnosis. Veterinary Sciences, 10(2), 160.
-
Portosystemic shunt. (n.d.). Cornell University College of Veterinary Medicine.







